一般的にがんの「緩和ケア」というと、治療ができなくなった患者さんへの終末期医療のイメージが強く、その内容は体の痛みのケアが中心でした。ところが、2010年、アメリカのマサチューセッツ総合病院の研究チームが発表した論文で、がんの患者さんに早くから緩和ケアを行うと、うつ症状などの訴えが少なく、生活の質が向上して、しかも延命効果まで見られたという結果が報告されました。
今回は、地域医療の中で他の病院や在宅医療との連携を図りながら、積極的に患者さんの心のケアに取り組む、吉田稔先生に話を伺いました。
がんという病気はこころと深く結びついている
緩和ケアには、痛みを抑える医師だけでなく、心と体を診る精神腫瘍医(サイコオンコロジスト)が深くかかわっていました。精神腫瘍医とは、がんの患者さんやご家族を対象に心だけでなく暮らしのケアまで行う医師で、日本でもこうした専門医を求める傾向にあります。下図の米国の研究結果は、がんという病気が、いかに心と深く結び付いているかを示しているといえるでしょう。
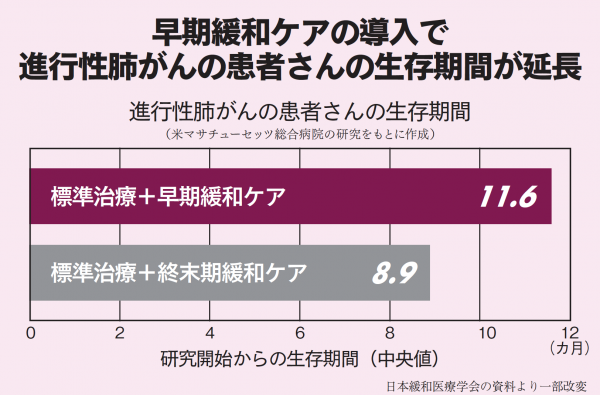
新薬や新しい治療法の研究が進んでいるとはいえ、がんはやはり深刻な病気といえます。患者さんの多くは、術後の痛みや抗がん剤・放射線治療の副作用など、身体的なつらさに耐えなくてはなりませんし、治療が長年にわたり、その結果、経済的負担が増したり、仕事や収入面に影響を及ぼしたりすることもあります。
ただでさえ、ネガティブな気持ちに陥りやすくなっているのに、日々、ふくらんでいく病気や仕事、暮らしへの悩みや不安。患者さんやご家族の多くは、このような過酷な日々を過ごされているのが現状です。
紹介したアメリカの研究結果のように、国内でも、身体的な苦痛とともに、精神的苦痛、社会的苦痛、スピリチュアル(霊的、魂)な苦痛など、様々なつらさを和らげる、初期治療からの「緩和ケア」の必要性が認められ、都道府県のがん診療連携拠点病院には、平成28年度末までに緩和ケアセンターを設置することが義務付けられました。そして、一般病院や在宅医療施設でも「緩和ケア」を受けられる態勢が整いつつあります。
患者さんと緩和ケアチームをつなぐ「私のノート」
その一方で、患者さんやご家族からは、主治医や看護師に思いを伝えにくいという声をよく聞きます。また、悩みや不安を、誰にどのように相談していいか分からず、我慢しているケースも少なくありません。
こうした患者さんの悩みを緩和するために、私が所属する熊本赤十字病院では、2014年に、「緩和ケア外来」を開設。主治医と精神腫瘍医、看護師や薬剤師、臨床心理士などの専門スタッフが連携して、がん患者さんやご家族のつらさを和らげ、生活の質を守る緩和ケアを行っています。
緩和ケアのスタッフが大切にしていることは、その方らしい生活や人生が保たれるよう支えることです。そこで、患者さんたちの気持ちや悩みをすくい上げる手段として、「生活のしやすさ質問票」というスクリーニングシートや「私のノート」という連絡帳の記入をお願いしています。それを読むことで、患者さんの本当の気持ちやつらさが理解でき、患者さんが心から望むケアにつながっていくと感じています。
患者さんが「自分で考え、意思決定をする」ことをサポート
患者さんやご家族が、さまざまな問題や選択肢に混乱して立ち止まってしまったら、「今、一番何を大切にしたいのか」という気持ちを尊重し、その方の気持ちに沿えるようにお手伝いするのも私たちの大切な役割だと思っています。
その際、重要なのは、あくまでも「患者さんが自分で考え、意思決定をする」ことです。
私たちもよりよい選択ができるようにアドバイスしますが、主役は患者さん本人であり、どの患者さんも状況を受け入れ、自分で判断する力をもっています。自分で物事を決めることができれば、予後の満足度も高く、前向きに生活していけるようになり、結果としてQOLも上がります。
しかし、患者さんの中には、がんやその痛みからせん妄(もう)を引き起こしていたり、認知症を発症していたりする方も多くいます。このような場合は、考える力が戻るように痛みを取ることが先決です。
痛みが和らぐとせん妄も解消されて、自分で判断できるようになります。認知症の患者さんも同様に、本人の気持ちを確認しながら、ご家族と一緒に意思決定を支えます。
病院内の雰囲気も、患者さんやご家族が話しやすいように変えていく必要があると私は感じています。そこで、医師をはじめ医療スタッフには、患者さんに対して「何かお困りのことはございませんか」というひと言をかけるように徹底しています。不安や心配事があれば、遠慮せず、まず、現在かかっておられる病院の担当医や看護師に相談してください。その病院に緩和ケアの専門チームがなかったとしても、何らかの方法でサポートをしたり、アドバイスをしてくれたりするはずです。
相談しにくい場合は、最寄りのがん診療連携拠点病院の「がん相談支援センター」を訪ねてみるのもよいでしょう。がんと診断されたら、あるいは治療中の方も、緩和ケアを早くから利用されることをおすすめします。「緩和ケアは、がんを乗り切るために欠かせないケアの1つである」と理解して、1人で悩まず、ご自分からも私たちに積極的に声をかけてください。
緩和ケア情報
緩和ケアや都道府県がん診療連携拠点病院については、こちらのホームページで検索できます。
●国立がん研究センター
がん情報サービス
http://ganjoho.jp/
●緩和ケア.net
http://www.kanwacare.net/
●がんの痛みネット
http://www.itaminai.net/




