がん細胞には、免疫の攻撃から逃れて自身を守る仕組みがあることが明らかになってきました。「がん免疫逃避機構」と呼ばれるものです。そこで、免疫のはたらきを抑えようとするこのがん細胞の力を弱める薬「免疫チェックポイント阻害薬」が、今、世界で注目されています。日本で最先端の研究をリードする、京都大学の濱西潤三先生にお話を伺いました。
がんは免疫の攻撃を妨害する。それを阻止する新たな治療法
人間の体は、「免疫」によって守られています。免疫は、体にとって有害な病原体や異常細胞を監視し、攻撃や排除をします。近年、この免疫力を活用して、がんの発症や進行を阻止する免疫細胞治療などが注目を集めています。
ところが、こうした免疫に守られているにもかかわらず、私たちはがんになることがあります。体内でがん細胞が増殖して、進行性のがんと診断される人も少なくありません。いったいなぜ、そのようなことが起こるのでしょうか?
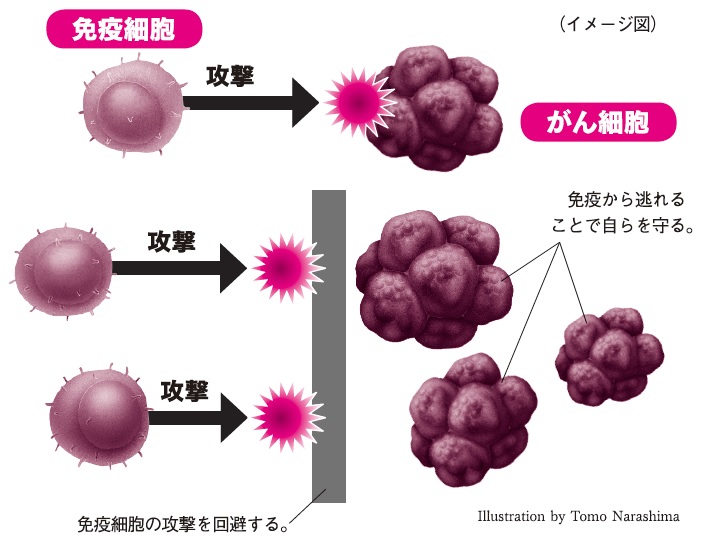
婦人科がんが専門で、長年、卵巣がんの研究に携わり、がん免疫療法にも詳しい京都大学大学院の濱西潤三先生は次のように語ります。「免疫細胞はがん細胞を攻撃する力をもっていますが、攻撃されるがん細胞も無抵抗ではなく、免疫の攻撃を回避するような動きをすることが分かってきたのです」。
このようながん細胞の免疫に対する「抵抗」、つまり、がん細胞が自身を守ろうとする仕組みを「がん免疫逃避機構」と呼びます。これによって免疫細胞が正常に働かなくなることが、最近の研究で明らかになってきました。それが、がん発症の引き金となることもあります。
では、「がん免疫逃避機構」はどのように引き起こされるのか―。
通常、まず免疫の司令塔である「樹状細胞」ががんを発見すると、攻撃を担当する「T細胞」にがんの特徴を教えて、攻撃の信号を発します。T細胞はそれを受けて、攻撃すべき対象を見分けて攻撃に移ります。ところが、がん細胞からT細胞に対して攻撃を抑える信号が送られると、免疫が正常に働かなくなってしまうのです。
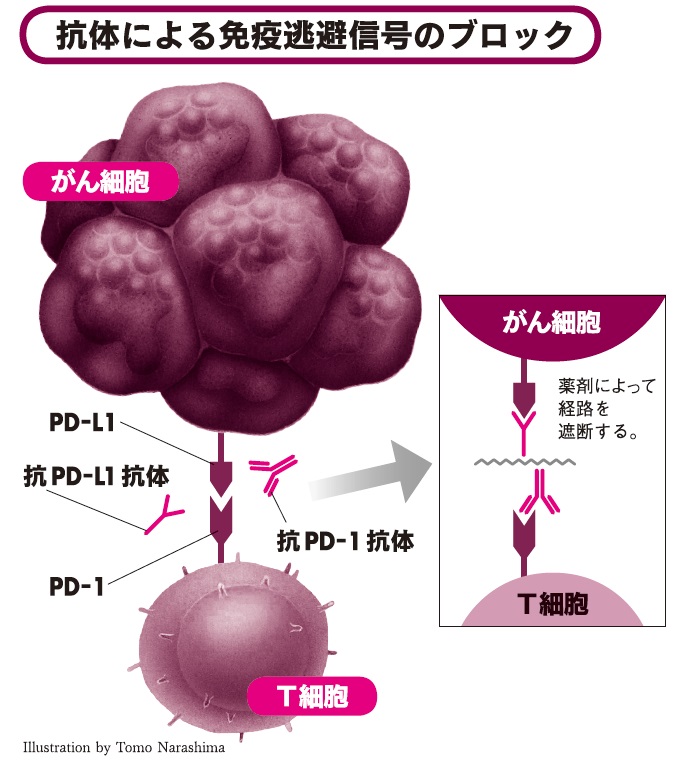
人間の体内にはこのような、がん細胞が免疫力を抑え込む仕組みが複数あるとされています。その中で濱西先生が注目し、研究を進めているのが、「PD-1/PD-L1経路」です。「抗体による免疫逃避信号のブロック」(下図)に示したように、T細胞ががん細胞を攻撃しようとしても、T細胞に発現する「PD-1」という物質と、がん細胞に発現する「PD-L1」という物質が結び付くとT細胞は攻撃をやめてしまうのです。
そこで現在、盛んに行われているのが、がんの免疫逃避機構を阻止する薬剤の研究開発で、「免疫チェックポイント阻害薬」と呼ばれています。「PD-1/PD-L1経路」に有効とされるのが、「抗PD-1抗体」や「抗PD-L1抗体」です。
「この薬剤をがん患者さんに投与すると、がんは自己防衛力を失い、免疫細胞が正常に機能すると言われています」
キーワード 「PD-1/PD-L1経路」
「PD-L1(programmed cell death-1 ligand-1)」とは、がん細胞から発現している物質で、「PD-1(programmedcell death-1)」とは、T細胞上にあるPD-L1の受容体だ(「抗体による免疫逃避信号のブロック」の図参照)。この二つはぴったり合うカギとカギ穴のような関係にある。このPD-L1がPD-1と結合し、がん細胞からT細胞へ信号を送ることにより、その働きを抑制し、免疫から逃れていると考えられる。逆にいえば、「PD-L1」と「PD-1」が結合しなければ、がん免疫逃避機構が働かないことになる。したがって、抗PD-1抗体、抗PD-L1抗体とは、二つの物質の結合を阻止し「PD-1/PD-L1経路」を機能させないための薬といえる。
免疫チェックポイント阻害薬は、幅広いがんで効果が得られる可能性がある
1992年、免疫抑制に関わるPD-1という分子を発見したのは、京都大学の本庶佑(ほんじょ・たすく)教授でした。しかし、現在、薬剤の開発や臨床での実際の使用が、最も進んでいるのはアメリカです。
免疫療法の効果が高いとされる腎臓がんやメラノーマ(悪性黒色腫(こくしょくしゅ))だけでなく、肺がんにおいても効果が確認されています。そこで、他のがんにも応用できるのでないかとの期待が高まり、膵がん(すいがん)、食道がんなど、様々ながんについての研究が進んでいるところです。
日本では、2014年7月4日、メラノーマの治療薬として、抗PD-1抗体「オプジーボ」(小野薬品工業株式会社)が承認されました。
濱西先生は専門分野である卵巣がんについても、「可能性が感じられる」と言います。
「卵巣がんは発見が難しく、しかも進行の早いがんと言えます。痛みや腫れなどの自覚症状に乏しいため、気付いたときには、すでに転移の進んだ状態だったということが少なくないのです。『異常なし』とされた検診から、わずか3カ月後に、すでに転移した状態でがんが発見されたというケースさえありました」
この卵巣がんについては、2011年から京都大学附属病院で、20例の再発・進行卵巣がんの患者さん(20〜80歳)を対象にした医師主導治験(治験責任医師・濱西潤三先生)がすでに進行中。卵巣がんにおけるこのような治験は世界初です。
治験であるため、対象となる患者さんは、プラチナ製剤を含む複数の化学療法を受けても効果のなかった人に限られていますが、現在20人の登録が終了し、治験効果を確認している段階に入っています。
また副作用など、患者さんの体への負担の軽減にも期待がもてるようです。
「今回の臨床試験で発疹などの副作用は認められたものの、これまで発表された論文によれば、抗がん剤に比べると、嘔吐や吐き気といった副作用が少ないという傾向も認められるようです。抗がん剤と免疫チェックポイント阻害薬との比較については、これから明らかにされていくことでしょう」
コラム①「免疫チェックポイント阻害薬」の研究は医学界の最新トレンド
がんのメカニズムに関する研究が進み、治療法も増えているが、まだまだ課題も多い。こうしたなか、「がんに対する免疫療法」の研究は、今やがん治療の分野で一つのトレンドとなっており、2013年、科学雑誌『サイエンス』で「ブレイクスルー・オブ・ザ・イヤー2013(breakthrough of the year 2013 = 特に注目した年間の10の成果)」に選出された。「免疫チェックポイント阻害薬」は、がん免疫療法の一つであり、がん治療の新基軸として大いに期待されている。
免疫抑制に関わる分子は「PD-1」「PD-L1」の他にも存在しており、例えば「PD-1」と同様に、T細胞から発現する「CTLA-4」もその一つ。これに対する「抗CTLA-4抗体」の薬剤はアメリカでは2011年に承認されている。
さらに未知の経路の存在も想定されており、それらの発見や治療薬の開発も今後の課題といえる。2014年6月、本庶教授と米国のジェームス・P・アリソン教授(CTLA-4の発見者)は、アジアのノーベル賞といわれる「唐奨」を受賞した。
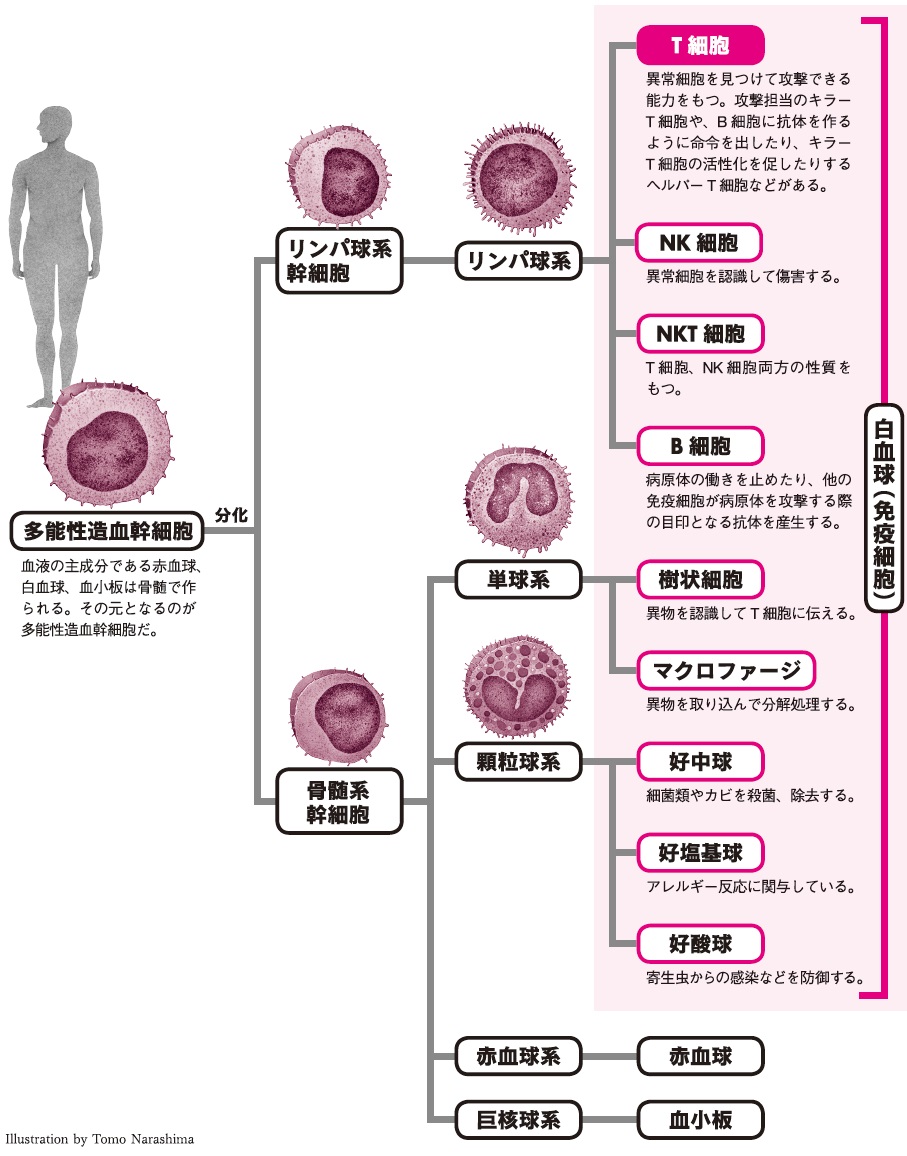
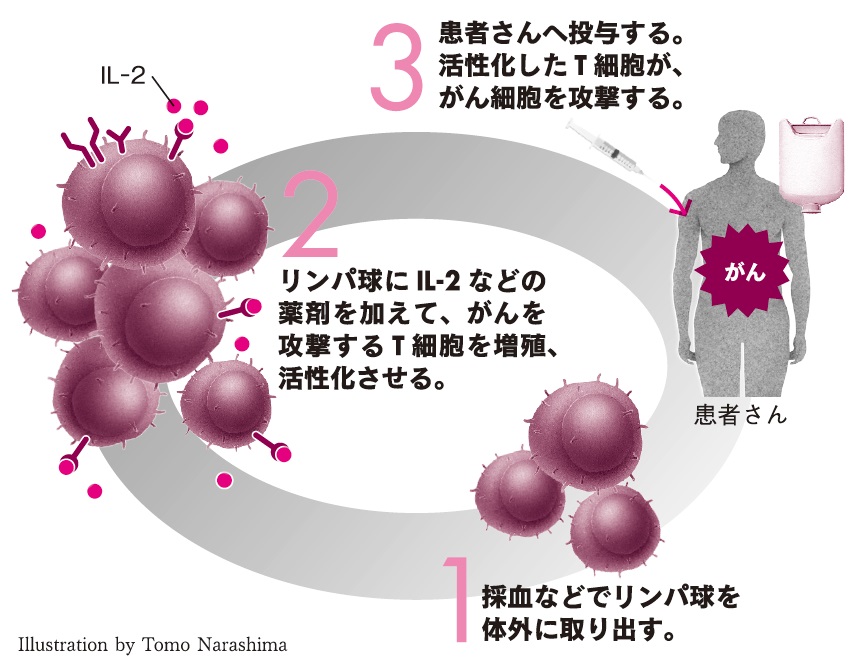
血液は血球(赤血球、白血球、血小板)と血漿(けっしょう)からなり、このうち、白血球が免疫細胞の主役だ。白血球はリンパ球系、単球系、顆粒球(かりゅうきゅう)系で構成され、それぞれに異なる役割を担って免疫の調整を行っている。白血球に属する主な細胞の働きとして、樹状細胞は司令官のような役割を果たし、がん細胞を食べ、リンパ球にがん細胞の特徴を教えて攻撃の指令を出す。すると今度はがん細胞を識別できるようになったリンパ球が攻撃を開始するとされている。
薬剤の効く人のタイプの特定、新たな逃避経路の解明などが今後の課題
免疫を抑制するがん細胞との闘い――。薬剤の開発や研究において、今後、どんな取り組みが必要なのでしょうか。
「主に四つの取り組みが挙げられる」と濱西先生は言います。まず一つ目の取り組みは、対象となるがん種を増やしていくこと。前述のように、研究がスタートしたころに比べると、薬剤が肺がんや卵巣がんで有効な症例を得たことで、他のがんへの効果が期待されています。今後、薬の研究はさらに進み、様々ながん種へのアプローチが盛んになっていくことでしょう。
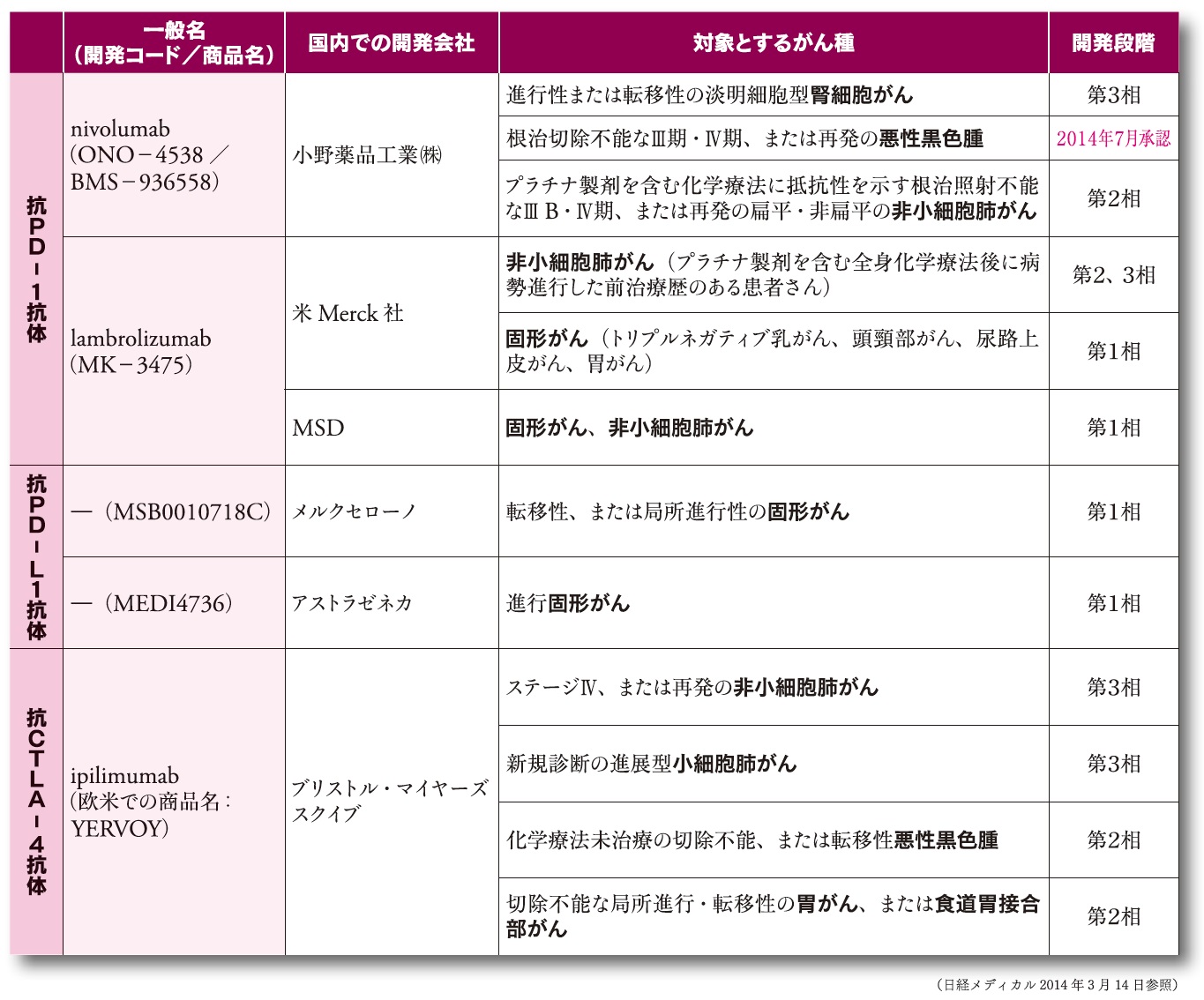
日本で進行中の薬剤の主な臨床試験
次に、薬剤の効く人と効かない人の要因を特定することも重要な課題です。どんなタイプの人に効きやすいのか、それが明らかになれば、より効率的な投与が行えるからです。
「例えば、がん細胞が出すPD-L1の発現量には個人差があります。これまではPD-L1の発現量の多い人のほうが、少ない人に比べて薬剤の効きが良いとされていました。ところが、最近になってPD-L1の発現量が少ない患者さんの中にも、薬剤による効果の高い人がいるとの報告も出てきており、まだ確実な選別法とはいえないのかもしれません」
また、がん細胞がT細胞の働きを妨害する経路は、PD-1/PD-L1経路の他にも複数あると予想され、それらを明らかにしていく必要もあります。
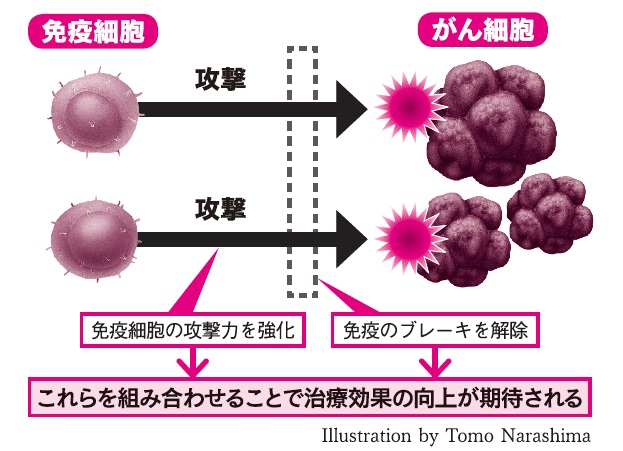
そして、もう一つ欠かせない取り組みは、抗PD-1抗体や抗PD-L1抗体の薬剤投与を別の治療法と併用して行うことです。例えば既存の抗がん剤などと組み合わせることで、より高い効果が期待できるかもしれないうえ、効果的な投与時期も導き出されるでしょう。
その他、患者さんの免疫細胞を体外で活性化させてから体に戻す「免疫細胞治療」との組み合わせでは、免疫細胞の攻撃力を強化する治療と、がんによる免疫への妨害を阻止する薬剤の併用により、大きな相乗効果が得られるのでは、という期待ももたれています。
今後もがんと免疫に関する研究は進み、治りにくいとされるがんの領域も少しずつ狭まっていくことでしょう。
コラム③免疫細胞治療の一つ「アルファ・ベータT細胞療法」が免疫のバランスを好転させる
T細胞(Tリンパ球)は、がん細胞への攻撃を担う主力であるが、T細胞の中には、免疫の過剰な働きを抑える「制御性T細胞(Treg)」と呼ばれる種類の細胞もあることが分かっている。
がん免疫細胞治療の専門クリニックである「瀬田クリニック東京」の後藤重則院長に伺ったところ、「がん患者さんの体内では、がんを攻撃するT細胞が減少している一方、免疫の攻撃を抑える制御性T細胞は、逆に増加しているケースが見られることが分かりました」と言う。こうした患者さんに対して有効なのが、免疫細胞治療の一つである「アルファ・ベータT細胞療法」。
「この療法によって攻撃するT細胞を増やし、制御性T細胞を減少させることで、体内の免疫のバランスが改善されることが明らかになりました」
京都大学大学院 医学研究科 婦人科学産科学 助教
濱西潤三(はまにし・じゅんぞう)
京都大学大学院医学研究科博士課程婦人科学産科学専攻卒業。抗PD-1抗体を用いたがん免疫治療の臨床応用について研究。(取材時現在)