体内に正常な遺伝子を送り込んで病気を治す遺伝子治療は、1990年、米国で初めて免疫不全症(ADA-SCID)の4歳女児に試みられて成功した。それを機に「夢の治療」として世界的に広まり、日本でも95年に北海道大学病院で同じ遺伝性疾患の4歳男児に臨床応用された。だが、米国とフランスで白血病の併発など重い副作用が相次ぎ、ブームは下火になった。
しかし近年、体内に入れても病原性が発現しない工夫をしたウイルス、人工的なDNAを治療遺伝子の運搬役(ウイルスベクター)にする技術の進歩、安全性の向上がめざましく、それに合わせるかのように、特定の遺伝性疾患(遺伝病)に限られていた治療対象が、がんをはじめパーキンソン病やエイズなど、一般的な難治性疾患にも広がりつつある。
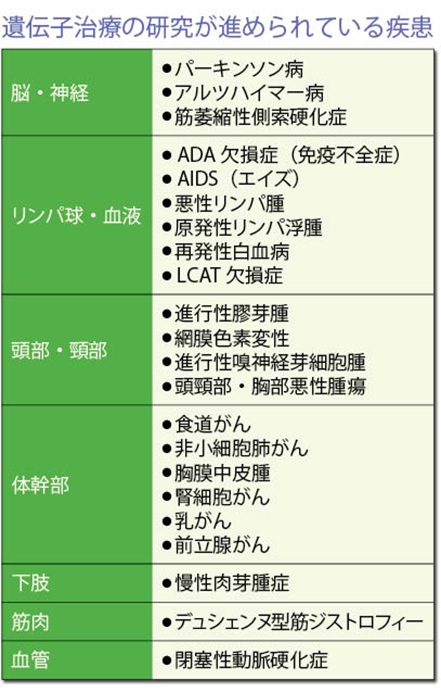
下の表は、遺伝子治療の研究が進められている主な疾患を示したものだ。
がんの臨床試験が進行中 末期の白血病にも効果が
2016年4月、世界の製薬大手、英グラクソ・スミスクライン(GSK)社が、欧州医薬品庁(EMA)から、ADA-SCIDの遺伝子治療薬「ストリムベリス」の承認を受けた。その4年前の2月、オランダのユニキュア社が開発したリポタンパクリパーゼ(LPL)欠損症の遺伝子治療薬「グリベラ」がEMAから承認され、発売されている。それまで臨床研究などの形で各研究機関が遺伝子治療の研究開発を進めてきたが、医薬品としての承認は例がなかった。
このような遺伝子治療薬と、90年代に盛んに行われた免疫不全症治療とはどう違うのか。
当時は、治療遺伝子を組み込んだウイルスベクターを、あらかじめ採取しておいた患者さんのリンパ球に感染させ、それを患者さんに戻す手順を繰り返し、正常な遺伝子が発現するようにさせていた。
これに対し、現代の遺伝子治療は、増殖を続ける免疫細胞の源である造血幹細胞をリンパ球の代わりに用いるところが根本的に異なる。ADA酵素(代謝に関わる酵素で、先天的に欠損していると免疫不全の原因になる)を産生する造血幹細胞がT細胞などの免疫細胞を増やすことで根治につながるのだ。補充療法を超えた治療概念といってよい。
米ブリストル・マイヤーズスクイブ社は2015年4月、前出のユニキュア社との間で、心不全を含む4種類の疾患に対する遺伝子治療薬導入契約を総額10億ドルで結んだ。心筋の拍動力を高める新たな機能の遺伝子を追加することで心不全の治癒を目指す臨床応用などに期待が寄せられた。
話が前後するが、米国で2012年、白血病の化学療法を受けていた危篤状態の7歳女児に対し、最後の手段としてエイズウイルスを改変したレンチウイルスを用いて治癒に導いたケースが話題になった。この成功を受け、成人5人、小児22人の白血病患者さんに同様の治療が行われ、19人からがん細胞が消失した。遺伝子治療の大きな可能性を示す成果の1つとして世界中の研究者、臨床医、何より患者さんたちを勇気づけたのだ。
しかし、グリベラは17年4月、需要不足を理由に市場から撤退し、同年夏、ストリムベリスもGSKが希少疾患部門の売却を発表し、譲渡先を検討中という。後者の治療を受けたのは数人。59万4,000ポンド(約8,000万円)の超高額費用がネックとなった。
このような逆風下、専門誌「ジャーナル・オブジーンメディスン」の2017年データによると、世界で実施された遺伝子治療の臨床試験は2,597件で、15年の2,142件を約21%上回った。がん分野が65%を占め、生活習慣病をターゲットにした研究の増加が目立つ。
国内に目を転じると、15年7月、自治医大が、生まれつき全身の筋肉がうまく動かず寝たきりの小児神経難病、芳香族アミノ酸脱炭素酵素(AADC)欠損症の15歳の少年に遺伝子治療を実施、経過順調と報道された。世界中でこの病気の患者さんは約100人、国内で現在診断されている患者さんが6人いるという。
日本全体で各種の遺伝子治療を受けた患者さんは100人を大きく超えているが、世界の趨勢(すうせい)とは比べるべくもない。とはいえ、90年代末からの研究自粛に伴う下降期、停滞期を経て日本の遺伝子治療研究は、大学、研究機関、ベンチャー企業などにすそ野を広げつつある。研究・開発環境の拡充強化とともに、その有用性と意義が国民に受け入れられるよう期待したい。
医事ジャーナリスト(取材時現在)