日本のがん治療は今、大きく変わろうとしている。
これまでの主流である手術・抗がん剤・放射線治療に加え、「がん緩和ケア(がん緩和治療)」を、早期からがん治療の大きな柱として取り入れようという考えが広がっているのである。
とは言え、がんの早期から緩和ケアが受けられることを知っている人は約38%(日本緩和医療学会平成22年度調査より)と、まだまだ少ない。
今回は、がん緩和ケアの誤解を取り上げ、がん治療の「今」を見ていきたい。
知られていない 早期から受けられるがん緩和ケア
がん経験の有無別でも大きな差異はなく、認知度は総体的に低い。特定非営利活動法人日本緩和医療学会では「市民に向けた緩和ケアの説明文」を作成し、今後、PRしていく。
終末期だけでなくがんと診断された時から開始すべきがん治療の柱の一つ
 WHO(世界保健機関)は、がん緩和ケアを「生命を脅かす疾患による問題に直面している患者とその家族が抱えている身体的、精神的、社会的、スピリチュアルな苦痛を早期に診断し、適切に対応・治療することでQOL(生活の質)を向上させる医療」としている。
WHO(世界保健機関)は、がん緩和ケアを「生命を脅かす疾患による問題に直面している患者とその家族が抱えている身体的、精神的、社会的、スピリチュアルな苦痛を早期に診断し、適切に対応・治療することでQOL(生活の質)を向上させる医療」としている。
がん緩和ケアは、1990年頃までは「終末期医療」とされてきた。しかしWHOは2002年の改定で、その概念を「がん治療の早期から開始すべき積極的な医療」へと転換した。
日本でも2007年、「がん対策推進基本計画」(キーワード参照)が策定され、「がん患者及びその家族が可能な限り、質の高い療養生活を送れるようにするため、治療の初期段階から緩和ケアの実施を推進していくこと」が掲げられた。
各関係機関は国民への普及活動にも取り組んでいるが、「がん緩和ケアが早期から受けられる」ことをまったく知らない人が約6割と、認知度はまだ低いようだ。
また、インターネットで「緩和ケア」を検索してみると、「ホスピス」「ターミナルケア」「積極的な治療は行わない」「終末期」など、死の直前に短期間だけ関わる医療と勘違いしてしまいそうな情報が多く、混乱を招くような状況がある。これは、緩和ケアが、終末期に限った診療とされてきたことや、疼痛に使う医療用麻薬(モルヒネなど)への抵抗感があるからとされる。
こうした「緩和ケア=終末医療」というイメージを変えるため、医療機関にも動きがみえる。例えば、がん研有明病院では、「がん治療の柱の一つである」という考えから、2012年に「緩和治療科」と名称を変更した。他にも、「緩和支持治療科」(聖隷三方原病院)、「緩和支持医療科」(岡山大学病院)、「がんサポートチーム」(大阪医療センター)などの名称で診療を行っている病院もある。
緩和ケアによって心と体の痛みがとれれば前向きな生活が送れるようになる
がんに伴う苦痛は、痛み、呼吸困難、倦怠感など体の苦痛だけではなく、不安、抑うつなどの心の苦痛、仕事や家族、経済的な問題などの社会的な苦痛、さらに、死に対する恐怖や生きる意味への問いかけなど、いわゆるスピリチュアルペインと呼ばれる苦痛も全面に出てくる。
心身ともに衰弱すれば、患者のQOLを低下させるのはもちろん、がん病変を縮小させる治療を継続できなくなる場合もある。
がん緩和ケアによって心と体の痛みがとれれば、食事や睡眠がとれるようになり、図①のような前向きな生活が送りやすくなる。そうなれば、抗がん剤治療や放射線治療など、がんを縮小させる治療を前向き、適正に受けられるようになる。さらにがんを縮小させる治療が効かなくなってからでも、がんと共存することも可能になる。
図① 痛みがとれればこんなことが可能になる
心と体の痛みがとれれば食事や睡眠がとれてQOLが改善され、心まで前向きに!
がん緩和ケアの一つに、体の痛みをとることがある。軽い痛みには、非ステロイド性消炎鎮痛薬、アセトアミノフェンを使い、それでも効かない痛みに対して、モルヒネなどの医療用麻薬(オピオイド鎮痛薬)を追加する。これは、「WHO方式がん疼痛治療法」と呼ばれる標準治療のがんの痛みに対する治療法である。
[キーワード] がん対策推進基本計画
がん対策基本法に基づき政府が策定した。2012年の改定では、がんと診断された時からの緩和ケアの推奨を掲げ、「5年以内にがん診療に携わるすべての医療従事者が基本的な緩和ケアを理解し、知識と技術を習得する」「3年以内に拠点病院を中心に緩和ケアチームや緩和ケア外来の充実を図る」などとされた。
早期緩和ケア介入が予後の改善をもたらした
実際、図②が示すように、進行がんの治療とともに、外来で7日以上の緩和ケアの診療を受けた患者の場合、6日以下の群に比べ12.5ヵ月の生存期間の延長が示唆された。
このように、今後のがん治療では、「腫瘍に対する治療」と「心と体の苦痛に対する治療」の2本の柱を、患者の病状に合わせて考えることが非常に重要になってくる。
図② 進行がんにおける延命効果も示唆される緩和ケア
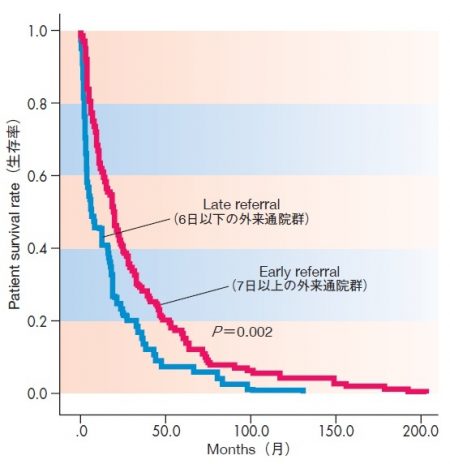
がん緩和ケアは早く始めると延命効果も
近畿大学医学部堺病院緩和ケア科の大塚正友准教授らは、同科へ入院し、死亡した事例(2007年10月〜2011年9月、201症例)から、がん患者に対する緩和ケアの早期かつ定期的な介入がもたらす影響を検討した。緩和ケア外来に7日以上通院できた群(137症例)と、6日以下の群(64症例)に分けてレトロスペクティブ(過去に遡ってデータを解析する方法)に比較。7日以上通院できた群のほうが、生存率が高くなっている(上図)。全生存期間をみても7日以上通院できた群のほうが12.5ヵ月の全生存期間の延長が見られた。これにより緩和ケアを早期かつ定期的に受けることが、全生存期間の延長に寄与している可能性が示唆された。
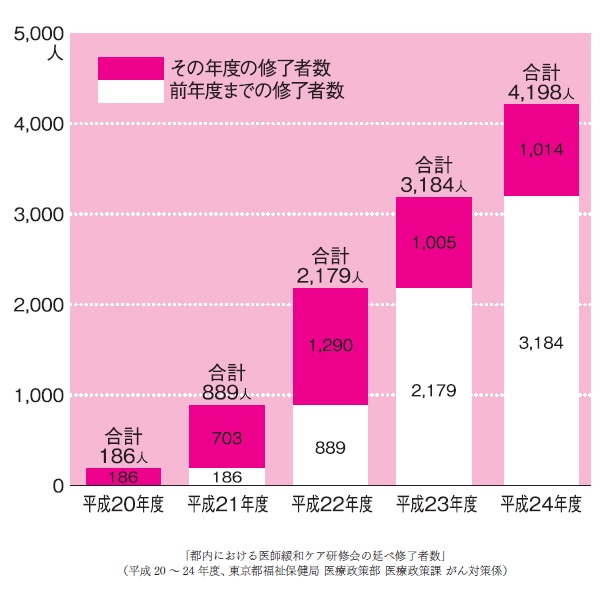
緩和ケア研修会に訪れる医師の数は5年間で約4000人に。
がん緩和ケアの普及が急がれている。
厚生労働省などの関係機関も、がん緩和ケアの普及を目指して尽力している。一例を挙げると東京都では、「がん診療に携わる医師に対する緩和ケア研修会」を受講した医師の数は5年間で4000人を超えるまでに増えた(図③)。とは言え、日本のがん緩和ケアに関しては医療施設間格差や、専門に診療する医師の不足など、克服しなければならない問題が多いのも事実である。
多くの国民ががんと付き合っていく時代、がん治療は、その人らしく生きることを尊重する方向へと変化してきている。緩和ケアを受けたい場合はまず、主治医に相談することはもちろんだが、全国のがん診療連携拠点病院にある「相談支援センター」も活用できる。
がんを縮小させる治療を前向きに受けるためにも、患者も心と体の苦痛を我慢せず、早めに主治医に相談してみることが大切なのだ。
図③ 医師緩和ケア研修会修了者数の延べ人数(東京都)
がん緩和治療・ケアの知識を学ぶ緩和ケア研修会
2007年度に策定された「がん対策推進基本計画」では、「緩和ケアに関する専門的な知識や技能を有する医師や看護師等の医療従事者を育成する必要がある」としている。それを受け、がん診療連携拠点病院などは統一的なプログラムのもと研修会を実施している。東京都では、「がん診療に携わる医師に対する緩和ケア研修会」を2008年から5年間で4000人以上の医師が受講した。
[がん緩和ケアを知る①] トータルペインを理解し心と体を同時に治療・ケアする
がん患者と家族が抱える苦痛には、①身体的苦痛②精神的苦痛③社会的苦痛④スピリチュアルペインがあり、これら4つの苦痛を包括して「トータルペイン(全人的苦痛)」と呼ぶ。それぞれの苦痛は互いに影響し合っており、例えば、痛みが強くなると、がんが急に大きくなっているのだろうかなど不安感に苛まれ、精神的苦痛を誘発する。また、家族との生活や仕事が今まで通りにできなくなることに伴う社会的苦痛、さらに「死に対する恐怖」「こんな状態で生きて行く意味が見出せない」などのスピリチュアルペインも発現する。がん緩和ケアでは、この「トータルペイン(全人的苦痛)」を診断すると同時にこれらに対する治療・ケアを行うことでQOL(生活の質)を向上させ、腫瘍を縮小させる治療との相乗効果を目指している。
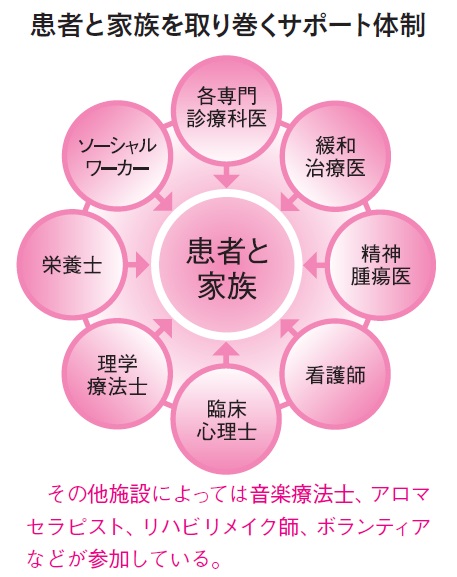
[がん緩和ケアを知る②] 多くの専門医が関わるがん緩和ケア
現在、がん緩和ケアは、主に「緩和ケア外来」「緩和ケアチーム」「緩和ケア病棟」「在宅医療」などで受けられる。患者とその家族(遺族を含む)の心や体の治療・ケアを行うため、多方面からのサポートが必要となる。
監修/向山雄人(むかいやま・たけと)
公益財団法人がん研究会有明病院(がん研有明病院)緩和治療科部長 兼 緩和ケアセンター長(取材時現在)